Шрам на голове: особенности заживления и способы маскировки
Рубец после травмы или операции может привести к нарушению роста волос на поврежденном участке. Чтобы замаскировать шрам на голове, существует несколько эффективных способов от простых приемов с аксессуарами до пластических операций.
Особенности образования
Причиной шрамов на волосистой части головы могут быть повреждения, нарушения развития у детей (ихтиоз, аплазия кожи), травмы при рождении, инфекционные заболевания (туберкулез, сифилис), ожоги, хирургические разрезы.
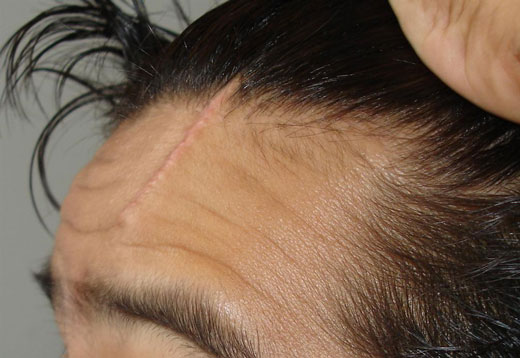
Если рубец имеет ширину более 1 см, он становится заметным при ношении длинных волос. С возрастом травмированный участок может увеличиться под влиянием гормональных изменений и растяжения кожи. К 50-60 годам количество волос на голове уменьшается в среднем на 20-30%, что делает дефект более заметным. Избавляться от недостатка нужно как можно раньше.
Как избежать рубцевания
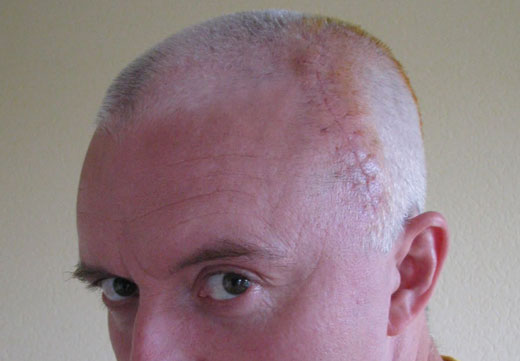
При обширном травмировании необходимо незамедлительно обратиться к врачу. Он обработает рану и наложит косметический шов. Уход за поврежденной зоной в домашних условиях должен включать дезинфекцию. Для этого нужно использовать мягкие антисептики, не содержащие спирта. Спиртосодержащие средства пересушивают рану и приводят к уничтожению флоры, отвечающей за процесс заживления. В результате клетки на участке травмирования отмирают, а процесс восстановления затягивается. Отказ от дезинфекции влияет на формирование гипертрофированных рубцов.
Если шраму не более 6 месяцев, есть возможность коррекции при помощи силиконового пластыря. Он препятствует формированию соединительных тканей, удерживает воду, снижает синтез коллагена и стимулирует кровообращение. Такой пластырь стоит использовать только по назначению врача, лишь специалист сможет оценить целесообразность данной меры и исключить осложнения.
Почему на шраме не растут волосы
Рост волос начинается в дермальном слое кожи с волосяных луковиц. При травмировании дермы происходит ее структурное изменение и нарушается функциональность.
Этапы рубцевания:
- Травмирование тканей.
- Скопление клеток коллагена в месте повреждения. Формируется красный, отечный фрагмент тканей, возвышающийся над общим уровнем кожи.
- Формирование завершается через 6-12 месяцев. На этом этапе в зоне поражения отмирают кровеносные сосуды, ткани приобретают бледный цвет.
После замены нормальных тканей соединительным травмированная зона утрачивает свою функциональность. В ней нет кровяных сосудов, сальных желез и волосяных фолликулов. Естественный процесс восстановления невозможен.
Как замаскировать
Существует несколько способов устранения дефекта, начиная косметическими процедурами, заканчивая хирургическим вмешательством.
- Смена прически, аксессуары для волос. Спрятать травмированный участок можно при помощи прядей волос. Если площадь поврежденного участка не превышает 1 см, то достаточно длины волос более 1 см. Это позволит выгодно камуфлировать зону шрама. Поэкспериментируйте с челкой, различными длинами на височной зоне и области макушки.
- Трихопигментация. Процедура подразумевает введение пигмента под кожу. Это аналог татуажа, но делается он на волосистой части головы. Трихопигментацию проводят мужчинам и женщинам. В случае с рубцеванием у ребенка, стоит дождаться возраста 6-7 лет. Эффективна процедура у мужчин, которые носят короткую стрижку. Пигмент вводится волосковым способом, имитируя длину и цвет собственных волос. Для женщин такое решение позволит приблизить цвет зоны рубцевания к природному оттенку, шрам не будет контрастировать на общем фоне.
- Шлифовка. Цель процедуры – удалить рубцовую ткань, чтобы на ее месте появилась новая кожа. Удаление производят методом дермабразивной или лазерной терапии. Участки кожи шлифуют, после этого для формирования живых тканей используют курс микротоковой терапии и назначают лечебные мази. При лазерной коррекции рубцовую ткань удаляют при помощи лазера.
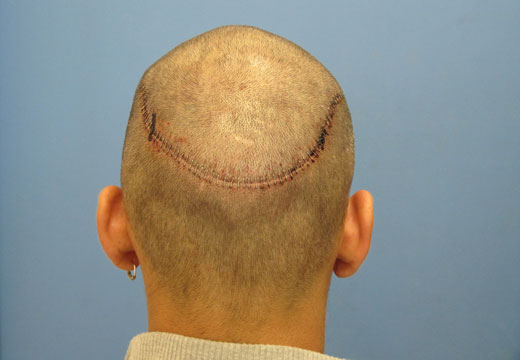
- Иссечение зоны рубцевания – полноценная пластическая операция, предполагающая удаление травмированного участка. Края раны с места удаления стягивают. Если был удален большой фрагмент, делают пересадку кожи с другого участка тела, где потом смогут расти волосы. Операция проводится под местной анестезией.
Не рекомендуется маскировать повреждение косметическими средствами. Если замазать не зажившую рану, это приведет к воспалительному процессу. Скрыть шрам поможет врач, он назначит дальнейшее лечение.
Что делать, если болит и чешется
Зуд на ранних этапах может сопровождать этап заживления. Если ему не сопутствует боль, то это естественная реакция организма. Если болит шрам на голове, обратитесь к врачу. В рану могла попасть инфекция, потожировые скопления способны стать причиной заражения.
Зуд и болезненность могут быть реакцией на нити, которые использовались в зашивании раны. Врач назначит дезинфицирующие препараты и поможет устранить раздражитель. Если дискомфорт появился после заживления шрама, это может быть реакцией на травмирование участка. При чрезмерной сухости кожи на месте шрама может появиться зуд, для его устранения используйте увлажняющие кремы и компрессы. Шрам не должен болеть.
Агрессивные косметические процедуры (мезотерапию кожи головы, массаж, микротоковую терапию) могут вызывать раздражение тканей, граничащих с рубцом. Обратитесь к специалисту, который осуществлял процедуру.
Можно вечность скрывать шрам при помощи фоторедакторов, но лучше обратиться к профессионалам, они исправят дефект. Не стоит принимать препараты или делать медицинские процедуры самостоятельно.
Источник статьи: http://beztravmy.ru/shramy/na-golove.html
Шрам на голове у ребенка не растут волосы
Приобретенную алопецию подразделяют на две формы в зависимости от наличия или отсутствия рубцевания. При нерубцовой форме воспаление может быть как клинически выраженным, так и едва заметным, либо вообще отсутствовать. Нерубцовые алопеции, в свою очередь, могут быть локальными или диффузными.
Рубцовая алопеция проявляется участками облысения с рубцеванием и утратой фолликулярных отверстий. К рубцовой алопеции чаще всего приводят дискоидная красная волчанка (ДКВ) и плоский волосяной лишай, а также подрывающий фолликулит. Волосяные фолликулы могут поражаться как первично, так и в процессе распространения воспаления с расположенных рядом участков кожи.
При плоском лишае и дискоидной красной волчанке (ДКВ) воспаление вокруг волосяных структур заметно уже в раннем течении заболевания, а позднее происходит необратимое рубцевание. Келоидальное акне представляет собой рубцующий фолликулит и перифолликулит, которые часто проявляются фиброзными папулами и пустулами на задней поверхности шеи и затылочной части головы в постпубертатный период у мужчин афроамериканского происхождения.
Подрывающий фолликулит — это тяжелый вариант неинфекционного заболевания, в результате которого возникают медленно, но безостановочно увеличивающиеся участки рубцовой алопеции. Рассекающий фолликулит волосистой части головы может проявляться рыхлыми гнойными узлами и абсцессами волосистой части головы, которые сопровождаются алопецией. Физические факторы, к которым относятся аллергены, раздражители (кислоты и щелочи), термические ожоги и тупая травма, могут вызвать некроз кожи и неспецифическое рубцевание.
Примерами служат щелочные ожоги при окраске волос, хирургические рубцы и травмы, вызванные ионизирующим излучением. Рубцовая алопеция иногда является следствием тяжелой инфекции на волосистой части головы. Кроме того, она может сочетаться с инфильтративными нарушениями, такими как гранулематозная инфильтрация при саркоидозе или муцинозная инфильтрация при муцинозной алопеции.
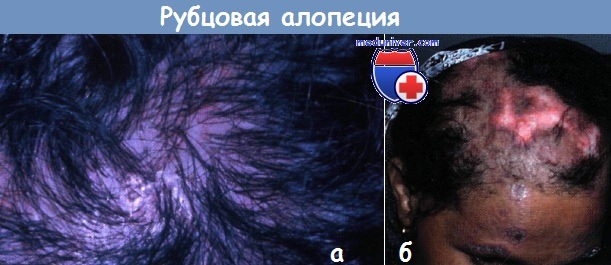
б — ДКВ. У этой женщины в течение 11 лет медленно прогрессируют розовые шелушащиеся бляшки на открытых солнцу участках лица и волосистой части головы в сочетании с рубцовой алопецией.
В четко ограниченных, розовых рубцовых бляшках наблюдаются классическая депигментация в центре и ободок гиперпигментации по периферии. 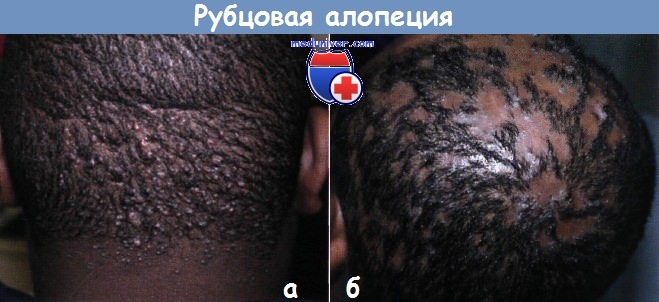
б — подрывающий фолликулит. Рецидивирующие пустулы на волосистой части головы у этого молодого человека привели к картине прогрессирующей пятнистой потери волос.
Фолликулярные папулы и пустулы улучшились при системном применении антибиотиков и местном лечении кортикостероидными препаратами (КСП), однако неравномерные пятна облысения остались.
Обратите внимание на участки «пучкового» фолликулита в форме многочисленных пучков волос, выходящих из расширенных фолликулярных отверстий в пределах пятен рубцевания. 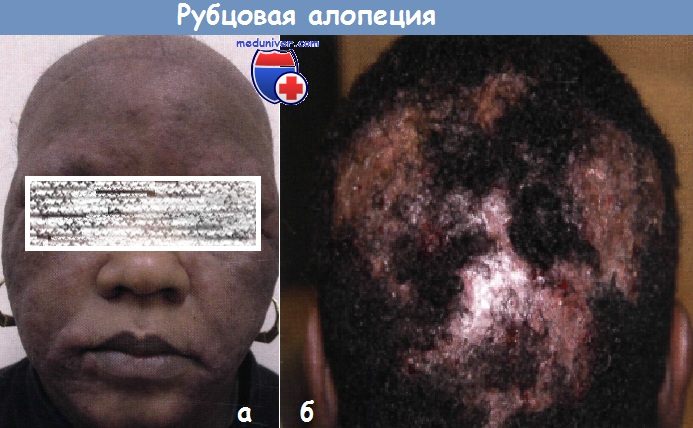
б — муцинозный фолликулит. У этой молодой женщины в течение 2 лет развивались медленно прогрессирующие, бессимптомные, фиолетовые, гиперпигментированные фолликулярные папулы и инфильтративные бляшки.
Очаги начали появляться на волосистой части головы и лице и распространились на шею и туловище. Биопсия кожи показала изменения, типичные для муцинозного фолликулита.
Источник статьи: http://meduniver.com/Medical/Dermat/rubcovaia_alopecia_u_rebenka.html